Pollenassoziierte Nahrungsmittelallergien
Autor: Dr. med. Christian Otterstedde
Allgemeine Informationen zu pollenassoziierten Nahrungsmittelallergien
Bei älteren Kindern, Jugendlichen und Erwachsenen sind immunologische Kreuzreaktionen die häufigsten Ursachen für Nahrungsmittelallergien - in der entsprechenden Leitlinie* geht man davon aus, dass bei bis zu 60 Prozent der IgE-vermittelten Nahrungsmittelallergien eine Sensibilisierung auf Atemwegsallergene zugrunde liegt. Reine Nahrungsmittelallergien kommen eher im frühen Kindesalter vor.
Eine Kreuzallergie entsteht durch Reaktionen des Immunsystems auf Allergene mit ähnlicher Struktur, aber verschiedener Herkunft. Hierbei löst zunächst der Kontakt mit einem Allergen A, z.B. Birkenpollen, eine Sensibilisierung aus. Die dabei gebildeten IgE-Antikörper können dann mit Nahrungsmittelallergenen - Allergen B, z.B. Apfel - die dem Allergen A sehr ähnlich sind, reagieren.
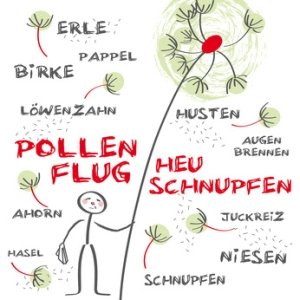
Eine pollenassoziierte Nahrungsmittelallergie trifft am häufigsten Menschen, die auf Frühblüher (Hasel, Erle, Birke) allergisch reagieren. So kann z.B. passieren, dass einem Birkenpollenallergiker nach dem Genuss von frischen Äpfeln die Lippen jucken oder nach dem Verzehr von Haselnüssen der Gaumen kratzt. Kreuzallergien bei Kräuterpollenallergiker sind seltener als bei einer Allergie gegen Frühblüher, können jedoch sehr viel heftigere Reaktionen auslösen. Gräserpollenallergiker reagieren hierzulande nur sehr selten auf pollenassozierte Nahrungsmittel, obwohl Allergietests oft fälschlicherweise positiv ausfallen.
| Pollen | Beispiele für pollenassoziierte Nahrungsmittel |
| Frühblüherpollen (Hasel, Erle, Birke) Pollenflug von Dezember/Januar bis Mai/Juni |
|
| Kräuterpollen (Beifuß u.a.) Pollenflug von Juni bis Oktober |
|
| Quelle: Körner U, Schareina A: Nahrungsmittelallergien und -unverträglichkeiten. Haug, Stuttgart (2010) | |
*Worm et al. 2014: Nahrungsmittelallergie infolge immunologischer Kreuzreaktivitäten mit Inhalationsallergenen, Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAI) etc.
Symptome bei pollenassoziierten Nahrungsmittelallergien
Pollenassoziierte Nahrungsmittelallergien gehören zu den IgE-vermittelten Typ-1-Allergien (Soforttyp Reaktion).
Eine Sensibilisierung auf Pollen, z.B. Birken- oder Kräuterpollen, steht am Anfang einer pollenassoziierten Nahrungsmittelallergie. Manche Betroffenen haben auch nur einen positiven Allergietest auf Pollen ohne Heuschnupfensymptome, dennoch vertragen sie typische kreuzallergene Nahrungsmittel nicht. Die Sensibilisierung erfolgt somit über das Inhalationsallergen und dies ist der Grund dafür, dass bereits ein erstmaliger Verzehr eines Nahrungsmittels allergische Reaktionen bis hin zum Anaphylaktischen Schock auslösen kann. In der Regel tritt jedoch nur ein orales Allergiesyndrom (OAS) auf. Das ist ein lokale Reaktion der Mundschleimhaut aufgrund des Kontakts mit dem Nahrungsmittel.
Folgende Symptome der pollenassoziierten Nahrungsmittelallergie können nach Verzehr eines kreuzallergenen Nahrungsmittels in unterschiedlicher Ausprägung auftreten:
• Orales Allergiesyndrom (OAS): Jucken, Brennen und Schwellungen im Mund-Rachenbereich
• Beschwerden im Magen-Darm-Bereich: Bauchschmerzen, Blähungen, Durchfälle
• Juckende, laufende Nase
• Gerötete, tränende Augen
• Niesanfälle
• Asthmatische Beschwerden
• Verschlimmerung von bestehender Neurodermitis
• Ödematöse Schwellung der Atemwege
• Anaphylaktische Reaktion
Zu beachten ist, dass selbst kleinste Allergen-Mengen bei hochsensiblen Patienten schwere Reaktionen auslösen können.
Diagnose von pollenassoziierten Nahrungsmittelallergien
Bei der Diagnose der Pollenallergie ist es wichtig, das Hauptallergen (Pollenart) einwandfrei zu identifizieren. Dafür stehen die ausführliche Anamnese sowie eine Endoskopie der Atemwege an erster Stelle. Mit einer klassischen HNO-Untersuchung der Schleimhäute ist zu prüfen, ob Veränderungen vorliegen und ob die Beschwerden zu den sichtbaren Symptomen passen. Im Anschluss daran erfolgen dann die Tests, die individuell eingesetzt werden.
Die Anzahl der Kreuzallergene, die bei einer pollenassoziierten Nahrungsmittelallergie möglich ist, ist sehr groß. Die in Haut- und Bluttests nachgewiesenen Sensibilisierungen führen jedoch nicht immer zu Beschwerden, so dass eine generelle Meidung aller möglichen Nahrungsmittel unnötig und falsch ist. Die Ernährungsanamnese nimmt deshalb bei pollenassoziierten Nahrungsmittelallergien einen sehr hohen Stellenwert ein.
Als klassischer Screeningtest steht der Prick-Test, ein Hauttest, zur Verfügung. Hier werden Substanzen, die standardisierte Allergene enthalten, auf die Haut aufgetragen und dann eingeritzt. Die nach ca. 20 Minuten auftretende Hautreaktion gibt dann den Hinweis auf das auslösende Allergen.
Bei Verdacht auf pollenassozierte Nahrungsmittelallergien wird aufgrund der Instabilität vieler pflanzlicher Allergene statt dem Pricktest mit Allergenextrakten, der Prick-zu-Prick-Test mit frischen Nahrungsmitteln empfohlen (Leitlinie Hauttestungen**).
Auch der Reibe-und-Scratch-Test wird immer noch durchgeführt, ist allerdings mit Vorsicht zu genießen, da hier nicht mit standardisierten Substanzen gearbeitet wird. Beim Reibe- und-Scratch-Test wird mit einer Lanzette in das natürliche Lebensmittel gestochen, das in Verdacht steht, die allergische Reaktion auszulösen. Mit der gleichen Lanzette wird dann die Haut angeritzt und wenn sich daraufhin eine Hautveränderung einstellt, ist dies ein Indiz für eine bestehende Allergie. Der Test arbeitet nicht mit Einzelstoffen und gibt daher keine Auskunft über das konkrete Allergen, sondern lediglich über das natürliche Lebensmittel insgesamt.
Zum RAST (Radio–Allergo-Sorbens-Test) gehört auch die molekulare Allergiediagnostik als Untergruppe. Der RAST ist ein laborchemischer Test. Diese Tests ermöglichen den Nachweis und die Konzentration spezifischer IgE-Antikörper im Blut. Dies ist dadurch möglich, dass nicht das Allergen in seiner Gesamtheit getestet wird, sondern die einzelnen allergenen Proteine, aus denen sich das Gesamtallergen zusammensetzt. Das Testen auf diese Allergenkomponenten ermöglicht eine wesentlich spezifischere Diagnose und in der Konsequenz auch eine wesentlich spezifischere Behandlung.
Mit dem Provokationstest, der eingesetzt wird, wenn die bisher eingesetzten Diagnoseverfahren keine eindeutigen Ergebnisse gebracht haben, wird der Kontakt mit dem Allergen "nachgestellt" um eine allergische Reaktion zu provozieren. Der Provokationstest kann nasal, bronchial oder als Nahrungsmittelprovokationstest erfolgen.
Beim nasalen Provokationstest wird eine rhinomanometrische Messung, d.h. eine Messung in der Nase, vorgenommen. Dies liefert objektive Messwerte, auch über den Schwergrad der allergischen Reaktion.
Beim bronchialen Provokationstest wird das Allergen inhaliert und mit Hilfe eines Lungenfunktionstestes werden die Auswirkungen auf die Lunge gemessen. Diese Form des Provokationstests wird allerdings nur bei sehr speziellen Fragestellungen durchgeführt.
Gleiches gilt für den Nahrungsmittelprovokationstest, der mit natürlichen Lebensmitteln durchgeführt wird. Eine sichere Unterscheidung zwischen einer Sensibilisierung und einer klinisch relevanten Nahrungsmittelallergie ist nur durch eine orale Provokation möglich! Allerdings wird dieser Test nur in besonders komplexen Fällen eingesetzt und fast nur unter stationären Bedingungen durchgeführt, weil es hier zu massiven allergischen Reaktionen kommen kann. Dem Nahrungsmittelprovokationstest geht eine sogenannte diagnostische Eliminationsdiät unter Anleitung einer allergologisch spezialisierten Ernährungsfachkraft voraus. Ein Rückgang der Symptome unter dieser Diät ist Voraussetzung für die nachfolgende orale Provokation und/oder dem anschließendem Kostaufbau.
Letzterer bedeutet ein vorsichtiges Einführen von Nahrungsmitteln, um den Speiseplan zu erweitern: Nahrungsmittel, die in der Eliminationsdiät gemieden wurden, aber wahrscheinlich nicht oder nur zu leichten Symptomen führen, werden unter Anleitung der Ernährungsfachkraft Schritt für Schritt in verschiedenen Verarbeitungsstufen ausgetestet. Diese Vorgehensweise erfordert sehr viel Erfahrung. Ist eine heftige oder gar lebensbedrohliche Reaktion auf bestimmte Nahrungsmittel nicht ausgeschlossen, ist die Provokation in der Klinik unverzichtbar.
**Worm et al. 2014: Nahrungsmittelallergie infolge immunologischer Kreuzreaktivitäten mit Inhalationsallergenen, Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAI) etc.
Therapie pollenassoziierter Nahrungsmittelallergien
Wo immer dies möglich ist, ist zur Behandlung der Pollenallergie die Spezifische Immuntherapie (SIT) die beste zur Wahl stehende Methode.
Bei Kontraindikationen wie z.B. bei bestehenden Tumorerkrankungen oder Autoimmunerkrankungen ist die medikamentöse Therapie die zweitbeste Option. Diese besteht, je nach Symptomatik in der Gabe von Antihistaminika, in der Regel ergänzt um topische Kortisonsprays für die Nase, gegebenenfalls Augentropfen, oder bronchiale sedative evtl. kortisonhaltige Medikamente bei asthmatischen Beschwerden.
Bei allen anderen Behandlungsmethoden fehlt der Wirkungsnachweis. Bei Patienten, die nach dem Verzehr eines Nahrungsmittels bereits eine allergische Schockreaktion durchgemacht haben, ist ein Notfallset unabdingbar. Es ist lebenswichtig dass dieses Notfallset stets mitgeführt wird. Der wichtigste Bestandteil ist der Adrenalin-Autoinjektor, dessen schneller Einsatz über Leben und Tod entscheiden kann.
Ernährungstherapie bei Kreuzallergien oder Pollenassoziierte Nahrungsmittelallergien
Eine pauschales Vermeiden von Nahrungsmitteln aufgrund von positiven Allergietests oder eines Handzettels mit Auflistung aller möglichen pollenassoziierten Nahrungsmittel ist auf keinen Fall sinnvoll und führt zu einer unnötigen Einschränkung der Lebensqualität. Inwieweit der Verzehr bestimmter Nahrungsmittel im individuellen Fall zu Beschwerden führt, kann nur durch die oben beschriebene gezielte Anamnese und Diagnostik ermittelt werden.
Praktische Tipps bei pollenassoziierten Nahrungsmittelallergien
- Viele Obst- und Gemüsesorten sind hitzeempfindlich, so dass sie gekocht vertragen werden (z.B. Apfelmus, gekochte Möhren).
- Bei frischen Äpfeln gibt es Sortenunterschiede. Cox Orange wird z.B. eher nicht vertragen, Boskop dagegen meist gut.
- Es gibt aber auch Allergene in Sellerie, Nüssen, Kräutern und Gewürzen, die hitzestabil sind und auch nach dem Kochen noch heftige, teilweise sogar lebensbedrohlich Symptome hervorrufen können.
- Nüsse (Schalenfrüchte), Erdnüsse, Soja, Sellerie und Senf müssen bei verpackten Lebensmitteln und ab 13.12.2014 auch bei offener Ware gekennzeichnet werden. Andere pollenassoziierte Nahrungsmittel wie Koriander, Möhren oder Äpfel jedoch nicht.
- Die Therapie einer pollenassoziierten Nahrungsmittelallergie muss deshalb – besonders bei starken allergischen Reaktionen in der Krankengeschichte – von einer allergologisch geschulten Ernährungsfachkraft begleitet werden.
Quellen:
Körner U, Schareina A: Nahrungsmittelallergien und –unverträglichkeiten in Diagnostik, Therapie und Beratung. Haug Verlag in MVS Medizinverlage, Stuttgart, 1. Aufl. Okt. 2010; in Vorbereitung 2. Aufl. 2014
*Worm et al. 2014: Nahrungsmittelallergie infolge immunologischer Kreuzreaktivitäten mit Inhalationsallergenen, Leitlinie der Deutschen Gesellschaft für Allergologie und klinische Immunologie (DGAI) etc.
http://www.awmf.org/leitlinien/detail/anmeldung/1/ll/061-019.html
**Henzgen M, Ballmer-Weber BK, Erdmann S et al.: Hauttestungen mit Nahrungsmittelallergenen. Leitlinie der DGAKI, des ÄDA und der GPA zusammen mit der Schweizerischen Gesellschaft für Allergologie und Immunologie. Allergo J. 2008; 17: 401–406
Lesen Sie auch:
Gräser Allergie & Kreuzallergie auf Nahrungsmittel
Kreuzallergie bei Allergie auf Birke, wie kommt das?
Kreuzallergien - was bedeutet das für Pollenallergiker?
Wichtiger Hinweis
Unsere Beiträge beinhalten lediglich allgemeine Informationen und Hinweise. Sie dienen nicht der Selbstdiagnose, Selbstbehandlung oder Selbstmedikation und ersetzen nicht den Arztbesuch. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.
|
Frühblüherpollen (Hasel, Erle, Birke) Pollenflug von Dezember/Januar bis Mai/Juni |
•
•rohes Kern- und Steinobst, z. B. Apfel, Pfirsich, Kirsche
•Kiwi, Mango
•Haselnuss
•Sellerie, rohe Tomate
•Sojaeiweiß (z.B. als Sojadrink)
•Selleriegewürz, Koriander
|
|
Kräuterpollen (Beifuß u.a.) Pollenflug von Juni bis Oktober |
•
•Gewürze und Kräuter, z. B. Kamille, Selleriegewürz, Petersilie, Oregano, Pfeffer
•Sellerie, Karotte, rohe Tomate
|
|
Quelle: Körner U, Schareina A: Nahrungsmittelallergien und -unverträglichkeiten. Haug, Stuttgart (2010) |
|
Autor: Dr. med. Christian Otterstedde, HNO und Allergologe, HNO Praxis am Goetheplatz, Frankfurt und Dipl.oec.troph Ute Körner, Diplom-Oecotrophologin (Univ.) und Ernährungsfachkraft Allergologie, Köln
Lesen Sie auch
-
Kreuzallergie: Gibt es verträgliche Apfelsorten für Birkenpollenallergiker?
-
Kreuzallergie: Molekulare Allergiediagnostik & Hyposensibilisierung
-
Kreuzallergien - was bedeutet das für Pollenallergiker?
MeinAllergiePortal wird unterstützt von