Zöliakie, Sprue - was ist das?

Die Zöliakie, früher auch Sprue genannt, ist eine seltene Erkrankung. Schätzungen gehen davon aus, dass in der westlichen Welt ca. 0,8 Prozent der Bevölkerung betroffen sind. Allerdings wird die Zöliakie auch nicht immer erkannt, so dass man von einer hohen Dunkelziffer ausgeht. Was genau ist Zöliakie und was weiß man über die Ursachen? Was ist der Unterschied zwischen Zöliakie und Glutenunverträglichkeit? Wie zeigen sich die Symptome? Wie wird die Diagnose gestellt und welche Therapien gibt es?
Autor: Dr. med. Stephanie Baas
Zöliakie: Was ist das?
Die Zöliakie, früher auch Sprue genannt, ist eine chronisch entzündliche Darmerkrankung und gehört zur Gruppe der Autoimmunerkrankungen. Unter Laien wird Zöliakie auch als „Glutenunverträglichkeit“ bezeichnet. Zöliakie bedeutet, dass der Darm auf die Nahrungsaufnahme von Gluten mit einer immunologischen Reaktion reagiert. Unter Gluten versteht man ein Getreideeiweiß, das Klebereiweiß, das in Weizen, aber auch in diversen anderen Getreidesorten vorkommt
Gluten ist u.a. in den folgenden Getreidesorten enthalten, bzw. auch in allen Produkten, die aus diesen Getreidemehlen hergestellt werden:
- Weizen
- Roggen
- Dinkel
- Gerste
- Grünkern
- (Hafer)
- Emmer
- Einkorn
- Kamut
- Triticale
Zöliakie-Ursachen: Was ist bekannt?
Vollständig bekannt sind die Ursachen für Zöliakie nicht. Allerdings wird hier viel geforscht und so mehren sich die Erkenntnisse. Wie Prof. Dr. med. Dr. rer. nat. Detlef Schuppan erklärt, gehört die Zöliakie zu den Autoimmunerkrankungen. Die genetische Veranlagung dazu ist erblich. Hier sind es die beiden Merkmale HLA-DQ2 und DQ8, die die größte Rolle spielen. Neben den notwendigen genetischen Voraussetzungen und der Aufnahme von Gluten mit der Nahrung sind weitere Auslöser der Erkrankung noch nicht bekannt. Ebenso weiß man, dass Autoimmunerkrankungen gemeinsam auftreten können. Das bedeutet, dass manche Patienten gleichzeitig mehrere Autoimmunerkrankungen haben. In manchen Familien treten Autoimmunerkrankungen gehäuft auf.
Zöliakie: Wie häufig ist diese Erkrankung?
Zöliakie gehört zu den eher häufigen Erkrankungen. In der westlichen Welt gehen Schätzungen von ca. 0,8 Prozent der Bevölkerung aus. Im Video „Zöliakie: Häufigkeit, Ursachen, mögliche Folgen“ erläutert Dr. Yvonne Braun, was man aktuell dazu weiß.
Refraktäre Zöliakie: Was ist das?
Die refraktäre Zöliakie oder auch „refractory celiac disease“ (RCD) ist eine sehr seltene Komplikation der Zöliakie. Bei diesen Patienten kommt es trotz Einhaltung der glutenfreien Ernährung zu Symptomen und die Schleimhautveränderungen bleiben bestehen oder treten wieder trotz guter Diät erneut auf.
Man geht davon aus, dass sich eine refraktäre Zöliakie aus der regulären Zöliakie bildet. Ein Patient, diagnostiziert mit einer regulären Zöliakie, kann durchaus bereits an einer Refraktären leiden. Dies zeigt sich daran, dass trotz strikter glutenfreier Ernährung keine Besserung der Symptome und keine Rückbildung der Schleimhautveränderungen eintritt. Wenn es zu dieser seltenen Form kommt, sind eher ältere und damit spät diagnostizierte Zöliakiepatienten davon betroffen, oftmals erst in der 5. oder 6. Dekade. Es treten jedoch auch Fälle auf, bei denen Patienten aus einer schon länger bekannten und behandelten Zöliakie eine refraktäre Zöliakie entwickeln. Sie berichten dann über erneut auftretende Symptome. Bei einer Untersuchung des Darms findet man dann erneute Auffälligkeiten der Schleimhaut, die zwischenzeitlich nicht vorhanden waren.
Zöliakie-Sonderform: Was ist die Dermatitis herpetiformis Duhring?
Die Dermatitis herpetiformis Duhring, auch Morbus Duhring genannt, ist eine Sonderform der Zöliakie an der Haut, die sehr selten vorkommt. Sie geht zunächst einher mit starkem Juckreiz, kleinen Pickeln oder Pusteln, die dann in Blasen übergehen. Mit Fortschreiten der Erkrankung verschlimmert sich das Hautbild. Man vermutet, dass jeder Patient mit einer Dermatitis herpetiformis Duhring auch an einer Zöliakie leidet, die jedoch häufig asymptomatisch verläuft und keinerlei Beschwerden im Magen-Darm-Trakt verursacht.
Zöliakie - Glutensensitivität - was ist der Unterschied?
 Dr. med. Stephanie Baas"Es ist wichtig, die Begriffe Zöliakie und Glutensensibilität nicht gleichzusetzten. Es wird vermutet, dass wesentlich mehr Menschen an einer Glutenunverträglichkeit oder Sensitivität als an Zöliakie leiden. Bei Patienten mit Zöliakie, bilden sich im Darm die Zotten zurück. Dies führt unter anderem dazu, dass wichtige Nährstoffe nicht mehr aufgenommen werden können."
Dr. med. Stephanie Baas"Es ist wichtig, die Begriffe Zöliakie und Glutensensibilität nicht gleichzusetzten. Es wird vermutet, dass wesentlich mehr Menschen an einer Glutenunverträglichkeit oder Sensitivität als an Zöliakie leiden. Bei Patienten mit Zöliakie, bilden sich im Darm die Zotten zurück. Dies führt unter anderem dazu, dass wichtige Nährstoffe nicht mehr aufgenommen werden können."
Bei der Glutenunverträglichkeit/Glutenintoleranz handelt es sich nicht um eine Zöliakie. Man spricht hier auch von „Non-coeliac gluten sensitivity“, wobei die Pathophysiologie noch nicht abschließend geklärt ist. Auch ist bislang unklar, welcher Bestandteil in den glutenhaltigen Getreiden der Auslöser ist. Leider gibt es bislang keinen Biomarker im Blut, um die Sensitivität gegenüber anderen Unverträglichkeiten eindeutig abzugrenzen. Sie manifestiert sich meist durch intestinale Beschwerden im Zusammenhang mit der Aufnahme von Gluten, wobei es jedoch im Vergleich zur Zöliakie zu keinerlei Schädigung des Darms kommt.
Zöliakie-Symptome: Wie erkennt man Zöliakie?
Die Symptome der Zöliakie sind oft unspezifisch und leicht mit den Symptomen von Nahrungsmittelallergien oder Nahrungsmittelunverträglichkeiten zu verwechseln.Die richtige Diagnose ist deshalb entscheidend.
Oft haben die Patienten bei Zöliakie nur leichte Beschwerden im Magen-Darm-Bereich, wie:
- Übelkeit
- Erbrechen
- Durchfall
- Verstopfungen
- Blähungen
- Bauchschmerzen
- Appetitlosigkeit
- Müdigkeit und Schlappheit
Viele Betroffene weisen – manchmal als alleinstehendes Symptom, manchmal in Kombination mit weiteren Beschwerden – Nährstoffdefizite auf. Am häufigsten kommt ein Eisenmangel mit und ohne Blutarmut vor. Aber auch Defizite an Folsäure, Vitamin B12, Zink und Calcium sowie Vitamin D sind oftmals zu finden.
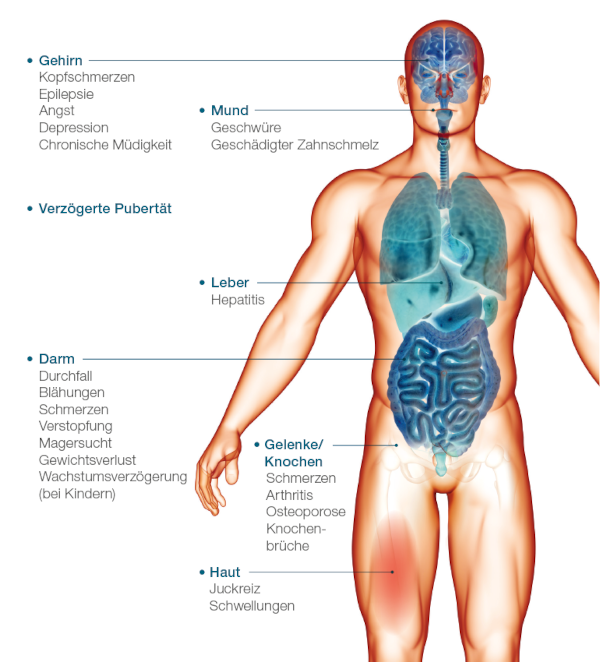 Symptome einer Zöliakie, Quelle: Thermo Fisher Scientific
Symptome einer Zöliakie, Quelle: Thermo Fisher Scientific
Zöliakie: Welche extraintestinalen Symptome können auftreten?
Zwar denkt man bei Zöliakie zuerst an Bauchbeschwerden, jedoch kann es auch zu extraintestinalen Symptome außerhalb des Magen-Darm-Traktes kommen, zum Beispiel:
- Infertilität
- Fehlgeburten
- Frühgeburten
- Zyklusstörungen
- neurologische Probleme
- Depressionen
- Migräne
- Leberwerterhöhungen
- Dermatitis herpetiformis Duhring
Zöliakie und psychische Störungen
Immer deutlicher wird, dass Symptome wie: Schlaflosigkeit, Müdigkeit oder Depressionen mit einer Zöliakie-Erkrankung in Verbindung gebracht werden können.
Zu erklären ist diese anhand der Malabsorption, zu welcher es bei Patienten die an Zöliakie leiden, kommt. Auch die psychosoziale Belastung, welcher Betroffene ausgesetzt sind, spielen in Bezug auf die Symptomatik eine große Rolle.
Zöliakie und neurologische Erkrankungen
Zwar seltener, aber auch in anderen Organsystemen kann sich eine Zöliakie manifestieren. Neurologische Erkrankungen, wie die Ataxie und Neuropathie treten hier vermehrt auf. Unter der Ataxie versteht man eine Störung der Bewegungskoordination. Der Begriff der Neuropathie ist als eine Erkrankung des peripheren Nervensystems zu verstehen.
Ausdrücklich ist jedoch zu erwähnen, dass eine Zöliakie in ihrem Erscheinungsbild sehr variabel auftreten kann. Auch komplett asymptomatische Verläufe sind möglich.
Zöliakie: Wie erfolgt die Diagnose?
Wenn man vermutet, dass eine Zöliakie vorliegen könnte, ist es wichtig, dass die Ernährung keinesfalls umgestellt wird, bevor nicht alle Untersuchungen abgeschlossen sind. Nur unter glutenhaltiger Ernährung kann eine aussagekräftige Diagnostik erfolgen!
Zur Diagnose von Zöliakie gehört zunächst ein Bluttest, der Transglutaminase-IgA-Antikörpertest. Der nächste Schritt bei erhöhten Antikörperwerten wäre dann eine Magenspiegelung, bei der man mehrere Gewebeproben aus dem Zwölffingerdarm entnimmt.
Zöliakie: Diagnose anhand einer Dünndarmbiopsie?
Die Dünndarmbiopsie, auch Duodenalbiopsie genannt, ist eine Probenentnahme, hauptsächlich aus dem Zwölffingerdarm, auf Latein Duodenum genannt. Die Biopsieentnahme erfolgt im Rahmen einer Magenspiegelung bei Verdacht auf eine Zöliakie. Jedoch auch dann, wenn andere Magen-Darm-Erkrankungen vermutet werden, wie z.B. Morbus Crohn. Eine Dünndarmbiopsie wird in der Regel unter Sedierung durchgeführt, also mit einer milden Narkose, bei der der Patient „schläft“.
Zöliakie: Testung auf die Erbmerkmale HLA-DQ2 und DQ8?
Bei der Zöliakie spielt auch die Genetik eine Rolle. Haben die Eltern eine Zöliakie, besteht auch für die Kinder ein erhöhtes Risiko, eine Zöliakie zu entwickeln. Man hat nachweisen können, dass bei nahezu allen Zöliakie-Betroffenen mindestens eins von zwei genetischen Merkmalen zu finden ist. Die meisten Zöliakie-Patienten tragen das Merkmal HLA-DQ2, ein kleinerer Prozentsatz HLA-DQ8. Diese Merkmale, die auf den weißen Blutkörperchen sitzen, spielen eine wichtige Rolle im Erkennen von Fremd- und eigenen Eiweißen und damit der Immunabwehr. Es handelt sich nicht um defekte Gene. Ca. 30 Prozent aller Personen in unserer Bevölkerung tragen ebenfalls mindestens einen dieser Marker. Je nach Konstellation der genetischen Merkmale bei den betroffenen steigt das Risiko an, eine Zöliakie zu entwickeln. Man kann in Familien durch eine genetische Untersuchung testen, bei wem eine Zöliakie grundsätzlich in Frage käme. Wer keines dieser Merkmale hat, wird mit größter Wahrscheinlichkeit auch nie an Zöliakie erkranken. Merkmalsträger erkranken aber auch nicht in allen Fällen. Weitere Auslöser müssen noch hinzukommen.
Zöliakie: Was bedeuten die Marsh-Kriterien?
Die Marsh-Kriterien beschreiben Auffälligkeiten an der Darmschleimhaut, die bei einer Zöliakie auftreten. Untersucht wird dies durch eine Dünndarmbiopsie bei der Gewebeproben aus der Darmschleimhaut entnommen werden. Der Zustand der Darmschleimhaut wird dabei in verschiedene Stadien aufgeteilt bzw. nach verschiedenen Kriterien beurteilt.
| Marsh-Kriterien |
| Marsh 0 Durch glutenfreie Nahrung regenerierte Darmschleimhaut |
| Marsh I Infiltratives Stadium |
| Marsh II Hyperplastisches Stadium |
| Marsh III a – c Destruktives Stadium |
| Marsh IV Vernarbung der Schleimhaut |
| Quelle: Dr. Stephanie Baas, DZG, www.dzg-online.de |
 Gesunde Darmzotten im Vergleich zu Darmzotten bei Zöliakie, Quelle: Thermo Fisher Scientific
Gesunde Darmzotten im Vergleich zu Darmzotten bei Zöliakie, Quelle: Thermo Fisher Scientific
Zöliakie: Gibt es Schnelltests/Selbsttests?
Zunehmend werden zur Diagnose auch Schnelltests angeboten. Davor warnt allerdings die Deutsche Zöliakie-Gesellschaft e.V. (DZG), da diese Tests aus Apotheken oder Onlineshops keine Sicherheit bieten, egal wie das Ergebnis ausfällt. Die DZG rät Betroffenen daher von der Verwendung von Schnelltests für Zuhause ab. Bei Beschwerden unklarer Herkunft sollte an erster Stelle ärztlicher Rat eingeholt und eine herkömmliche Labordiagnostik durchgeführt werden.
Zöliakie beim Kind: Was ist der Unterschied zu Erwachsenen?
15 Prozent aller Kinder in Deutschland sind chronisch erkrankt, davon 1 Prozent an Zöliakie.
Typische Symptome, die bei zöliakieerkankten Kindern auftreten können, sind:
- Wachstumsstörungen, Kleinwuchs
- Pubertätsverzögerung
- Misslaunigkeit
- Rückschritte in der Entwicklung bei Kleinkindern
- Verlust von Unterhautfettgewebe (Tabaksbeutelgesäß)
- Durchfall
- Verstopfung
- Blähung
- Müdigkeit
Um die Diagnose der Zöliakie zu stellen, werden verschiedene Schritte durchlaufen.
- Anamnese
- Klinische Untersuchung
- Labor (Zöliakie-Antikörpertest)
- Dünndarmbiospie
- Genetische Untersuchung
- Aufklärungsgespräch
- Diätberatung
Der Zöliakie-Leitlinie zufolge soll den erstgradigen Verwandten von Zöliakieerkrankten eine Antikörpertestung zu Verfügung gestellt werden auch dann, wenn keine Symptomatik auftritt. Bei Kindern bzw. Jugendlichen soll eine Diagnostik alle 1 bis 2 Jahre wiederholt werden. Beim Auftreten von Symptomen soll eine direkte Testung erfolgen. Unter bestimmten Umständen kann bei Kindern auf eine Biopsie verzichtet werden, was jedoch im Einzelfall genauestens mit dem Kindergastroenterologen abgesprochen werden sollte.
Zöliakie: Ist eine Magenspiegelung bei Kindern zwingend nötig?
In der Vergangenheit war eine Magenspiegelung bei Kindern und Jugendlichen nötig, um die Diagnose einer Gluten-Unverträglichkeit (Zöliakie) zu bestätigen. Eine große internationale Studie des Klinikums der Ludwig-Maximilians-Universität München konnte jedoch aufzeigen, dass in über 50 Prozent der Fälle die Zöliakie-Diagnose zuverlässig ohne Magenspiegelung gestellt werden kann, wenn bestimmte Voraussetzungen erfüllt waren. Für die betroffenen Kinder ist das ein großer Gewinn. Dieses Vorgehen, auf eine Biopsie zu verzichten, sollte wie oben bereits erwähnt mit dem Kindergastroenterologen abgestimmt werden. Dies ist insofern wichtig, da eine Zöliakie nur unter glutenhaltiger Ernährung festgestellt werden kann. Ist also einmal die Ernährung umgestellt, ist es sehr schwierig, Untersuchungen nachzuholen, um die Diagnose abzusichern. Dabei ist die Zöliakie eine chronische, lebenslange Erkrankung und sollte daher unbedingt sorgfältig abgeklärt werden.
Glutenfreie Ernährung bei Zöliakie-kranken Kindern
Die Adhärenz zur glutenfreien Ernährung ist für Kinder mit Zöliakie die wichtigste Therapie. Gemäß einiger Studien muss man davon ausgehen, dass sie bei kindlicher Zöliakie bis zur Pubertät aber nur bei ca. 60 Prozent liegt. Nach der Pubertät geht man sogar bei klassischer Zöliakie von weniger als 40 Prozent aus. Eine wichtige Ursache für die geringe Adhärenz zur glutenfreien Diät liegt in psychosozialen Fragestellungen. Vor allem für Jugendliche ist es sehr schwer, immer wieder die Erkrankung und Ernährung gegenüber dem sozialen Umfeld zu erklären. Das bedeutet: Die Akzeptanz der Krankheit ist ein wichtiger Faktor im Hinblick auf die Therapietreue. Die zentrale Frage lautet: Wird anerkannt, dass das Kind an Zöliakie leidet und dass dies eine lebenslange chronische Erkrankung ist? Wird dies nicht akzeptiert, ist es für die Eltern und den Patienten oftmals schwierig, eine angemessene, glutenfreie Diät umzusetzen. Besonders dann, wenn das Kind nur leichte Symptome aufweist.
Zöliakie: Welche Folgeerkrankungen können auftreten?
Wird eine Zöliakie nicht behandelt, kann es zu Folgeerkrankungen kommen. Ursache ist der Entzündungsprozess.
Die Folgeerkrankungen der Zöliakie lassen sich in vier Gruppen eingeteilt werden:
1. Nährstoffdefizite bzw. die daraus resultierenden Folgen, zum Beispiel Eisen, Zink, Folsäure, Kalzium und Vitamin D. Durch Zinkmangel kann es zu Hautausschlägen kommen, bei Kalziummangel und Vitamin D-Mangel zu einer verminderten Knochendichte (Osteopenie) bis hin zur Osteoporose. Ein Mangel an Folsäure kann zu einer verminderten Bildung weißer Blutkörperchen führen und, wenn Schwangere betroffen sind, beim ungeborenen Kind zu einer Spina bifida führen. Am häufigsten findet sich ein Eisenmangel, der Blutarmut und damit ständige Abgeschlagenheit, Müdigkeit und Konzentrationsstörungen nach sich ziehen kann.
2. Außerhalb des Magen-Darm-Traktes kann es zu den bereits zuvor beschriebenen extraintestinalen Beschwerden und Komplikationen kommen. Dazu gehören:
- Infertilität
- Fehlgeburten
- Frühgeburten
- Zyklusstörungen
- Depressionen
- Migräne
- Leberwerterhöhungen
- Dermatitis herpetiformis During
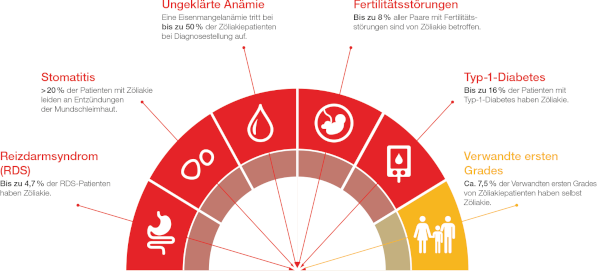 Personen, für die ein proaktives Zöliakie-Screening empfohlen wird, Quelle: Thermo Fisher Scientific
Personen, für die ein proaktives Zöliakie-Screening empfohlen wird, Quelle: Thermo Fisher Scientific
3. Möglicherweise führt eine langjährig unbehandelte Zöliakie dazu, dass eher weitere Autoimmunerkrankungen auftreten. Zum Beispiel kommt es bei Zöliakie, in unterschiedlicher Häufigkeit auch zu Erkrankungen wie:
- Hashimoto
- Morbus Basedow
- Diabetes Typ 1
- Morbus Crohn
- Leberautoimmunerkrankungen
- Colitis Ulcerosa
- Morbus Addison (autoimmunbedingte Nebenniereninsuffizienz)
- Vitiligo
- Alopezia areata (kreisrunder Haarausfall)
4. Bei einer jahrelang unbehandelten Zöliakie kann es auch zu Tumoren kommen, wenn auch sehr selten.
Zöliakie: Wie hoch ist die Lebenserwartung?
Bei der Frage ob Zöliakie einen Einfluss auf die Lebenserwartung von Betroffenen Menschen hat, gehen die heutigen Studien noch auseinander. Diese Frage muss in der Regel individuell beantwortet werden. Es müssen Parameter wie Begleiterkrankungen, Begleitautoimmunerkrankungen und der Schweregrad der Zöliakie miteinbezogen werden. In der Regel ist die Lebenserwartung unverändert. Eine frühzeitige Diagnosestellung und gute Diäteinhaltung tragen dazu auf alle Fälle bei.
Zöliakie: Wie häufig kommt es zu weiteren Autoimmunerkrankungen?
Studien haben gezeigt, dass bei den erwachsenen Zöliakie-Patienten ein Drittel von einer weiteren Autoimmunerkrankung betroffen ist. In manchen Familien treten neben der Zöliakie noch andere Autoimmunerkrankungen auf. Die wichtigsten Autoimmunerkrankungen waren hierbei die klassische insulinabhängige Typ-1-Diabetes und Schilddrüsen-Autoimmunerkrankungen. Dazu gehören die Überfunktion der Schilddrüse, Morbus Basedow und die Unterfunktion der Schilddrüse, Hashimoto-Thyreoiditis. Ein Typ-1-Diabetes geht meist einer Zöliakie-Erkrankung voraus. Nach Diagnosestellung der Zöliakie kommt es nur noch in Einzelfällen zur Entstehung eines Diabetes. Bei den Schilddrüsenerkrankungen ist es eher andersherum.
Zöliakie: Wie sieht die Therapie aus?
Menschen, die unter einer Zöliakie leiden, müssen lebenslang strengste glutenfreie Diät halten und selbst die Aufnahme von Spuren von Gluten muss vermieden werden. Wenn dies gelingt, ist ein beschwerdefreies Leben durchaus möglich. Neben einer großen Auswahl von Nahrungsmitteln, die von Natur aus glutenfreien sind, gibt es eine ganze Reihe von glutenfreien industriell hergestellten Produkten, zum Beispiel glutenfreie Brote und Teigwaren.
Bei einigen Produkten, von denen man dies nicht annimmt, kann jedoch Gluten enthalten sein. Aufpassen sollte man deshalb u.a. bei:
- Pommes Frites
- Kroketten
- Kartoffelpuffer
- Wurst, Würstchen
- Frischkäsezubereitungen mit Kräutern
- Eis
- Nuss-Nougat-Cremes
- Milchprodukten mit Zusätzen (keine naturbelassenen Milchprodukte)
- Fettreduzierten Produkten
- Salzigen Snacks wie Chips, Flips etc.
- Ketchup, Senf usw.
- Schokolade
- Gewürzmischungen
Zöliakie: Wie vermeidet man eine Kontamination?
Ein besonderes Augenmerk sollten Zöliakie-Betroffene auf die Vermeidung einer Kontamination mit Gluten legen. Da bereits kleinste Gluten-Spuren starke Beschwerden und Entzündungen hervorrufen können, gehört die Vermeidung von Kontaminationen im eigenen Haushalt zum Alltag zöliakieekrankter Menschen.
In diesem Zusammenhang ist es wichtig darauf zu achten, dass Küchenutensilien regelmäßig gewechselt werden. Eine Möglichkeit, die von vielen Patienten genutzt wird, ist, für die Zubereitung der Speisen eigene "glutenfreie" Utensilien zu verwenden, die durch Farben oder Markierungen gekennzeichnet sind und so nicht verwechselt werden können. Eine eigene Spülmaschine oder Geschirr/Besteck wird an dieser Stelle nicht benötigt.
Eine 100prozentige Sicherheit der Glutenvermeidung besteht natürlich nie. Um zu prüfen, wie gut das Einhalten einer glutenfreien Kost gelingt, wird regelmäßig eine Zöliakie-Verlaufskontrolle durchgeführt, bei der die Blutwerte ermittelt werden, insbesondere der Transglutaminase-Antikörper. Dies sollte einmal im Jahr durchgeführt werden, um unbewusste Diätfehler aufzudecken und dem Patienten Rückmeldung zur Diätführung zu geben.
Zöliakie: Gibt es eine medikamentöse Therapie?
Es gibt zahlreiche Möglichkeiten, um in den immunologischen Prozess der Zöliakie einzugreifen. An einer medikamentösen Zöliakie-Therapie forschen unter anderem Prof. Schuppan und sein Team. Hierbei handelt es sich um den Transglutaminase 2-Inhibitor ZED1227. Ziel ist es, das Enzym Transglutaminase 2 zu blockieren und somit eine Aktivierung des Immunsystems durch das aufgenommene Gluten zu verhindern. Auch wenn damit die entzündliche Reaktion unterdrückt werden könnte, gehen die Forscher derzeit davon aus, dass die betroiffenen sich weiter glutenfrei ernähren müssen. Die Menge an täglich verzehrtem Glutem wäre bei einer normalen Ernährung zu groß. Aber es besteht die Hoffnung, dass kleine Glutenmengen und Kontaminationen dadurch unschädlich gemacht werden könnten.
Selbsthilfegruppen mit Schwerpunkt Zöliakie:
Hier bekommen Betroffene Hilfe und Unterstützung und können sich über Zöliakie austauschen:
Deutsche Zöliakie Gesellschaft e.V.
https://www.dzg-online.de/
https://www.zoeliakie-austausch.de/
ZöliNet
https://zoelinet.de/das-zoelinet/das-zoelinet
Selbsthilfegruppe SPRUE, Zöliakie und Glutenunverträglichkeit für den Großraum Mainz-Bingen
https://sprue-zoeliakie-grossraum-mainz.jimdofree.com/
Selbsthilfegruppe für Zöliakie, Sprue, Dermatitis herpetiformis Duhring in München und Südbayern
https://zoeliakie-muenchen.de/
Österreichische Arbeitsgemeinschaft Zöliakie e.V.
https://www.zoeliakie.or.at/index.asp
IG Zöliakie der Deutschen Schweiz
https://www.zoeliakie.ch
Wichtiger Hinweis
Unsere Beiträge beinhalten lediglich allgemeine Informationen und Hinweise. Sie dienen nicht der Selbstdiagnose, Selbstbehandlung oder Selbstmedikation und ersetzen nicht den Arztbesuch. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.
Autor: Dr. med. Stefanie Baas, www.mein-allergie-portal.com
Lesen Sie auch
-
Zöliakie nur am Darm? Viele Organe können betroffen sein!
-
Lebenslang glutenfrei bei Zöliakie? Aber wenn es doch gar nicht weh tut!
-
Zöliakie: Schützen Kontrolluntersuchungen vor Langzeitfolgen?
Weitere Beiträge
MeinAllergiePortal wird unterstützt von















