Neurodermitis
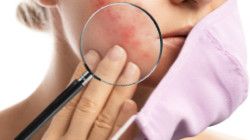
Die Neurodermitis, auch als atopisches Ekzem oder atopische Dermatitis bezeichnet, gehört zu den chronischen Erkrankungen der Haut. Das bedeutet dass sie nicht heilbar ist. Eine Therapie ist aber möglich und hierfür stehen mittlerweile auch zahlreiche Optionen zur Verfügung. Einen guten Überblick gibt die Seite “Neurodermitis, atopisches Ekzem: Was ist das?”.
Aktuelle Beiträge und Interviews mit Medizinern zu Neurodermitis finden Sie hier:
Neurodermitis: Schlimmer Juckreiz? Betroffene geben Tipps!
Unerträglicher Juckreiz ist bei Neurodermitis oft das schlimmste Symptom. „Du musst einfach aufhören zu kratzen!“, ist deshalb wohl einer der häufigsten Ratschläge, den die Betroffenen zu hören bekommen. Dass dieser Tipp alles andere als hilfreich ist, zeigt die Realität. Der Juckreiz kann bei Neurodermitis sogar oft so schlimm sein, dass die Betroffenen sich kratzen, bis es blutet. Deshalb stellt sich die Frage: Gibt es denn Tipps, die wirklich helfen? Ja, die gibt es, meinen Rainer, Anja und Clara, die selbst von Neurodermitis betroffen sind und teilen ihre Erfahrungen.
Neurodermitis: Was ist das?
Die Neurodermitis wird auch atopische Dermatitis oder atopisches Ekzem genannt und ist eine häufige Erkrankung. Oft erkranken Kinder bereits in sehr jungem Alter. Aber auch im späten Erwachsenenalter kann die Hauterkrankung erstmals zu Tage treten. Was ist eigentlich Neurodermitis und was weiß man über die Ursachen? Wie zeigen sich die Symptome bei atopischer Haut? Wie wird die Diagnose gestellt und welche Therapien, auch neue, stehen zur Verfügung? Erfahren Sie mehr in diesem MeinAllergiePortal-Überblick. Alles über Ursachen, Symptome, Diagnose und Therapie.
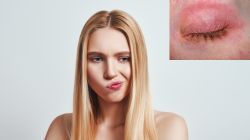
Neurodermitis im Gesicht: Was hilft?
Bei Neurodermitis im Gesicht sind Betroffene doppelt belastet. Neben dem unerträglichen Juckreiz leidet vor allem die Psyche unter den für alle sichtbaren Schuppen und Entzündungen im Gesicht. Das gilt besonders, wenn die Neurodermitis im Gesicht die Haut auch während schubfreien Phasen verändert hat. Neurodermitiker müssen deshalb die Gesichtshaut täglich konsequent pflegen. Ganz wichtig: Auch der Einsatz von Kosmetika muss bei Neurodermitis im Gesicht gut überlegt sein.
Juckreiz bei Neurodermitis: Hilft Hypnose?
Quälender Juckreiz ist für viele Neurodermitis-Patienten das schlimmste Symptom der Hauterkrankung. Schlimmer noch als die entzündlichen, oft nässenden Ekzeme. Die Therapie der atopischen Dermatitis (AD) richtet sich zwar sowohl gegen die lästigen Hautveränderungen als auch gegen die juckende Haut. Nicht immer ist sie aber erfolgreich, gerade beim Juckreiz. Wie die medizinische Hypnotherapie dabei helfen kann, den Juckreiz zu bekämpfen, erklärt Dr. Christian Lüdke, klinischer Hypnotherapeut in Essen im Gespräch mit MeinAllergiePortal
Neurodermitis oder Pilz: Welche Rolle spielt Malassezia?
Bei Patienten mit Neurodermitis ist die Haut geschädigt; das macht sie anfälliger für Infektionen durch verschiedene Mikroorganismen, darunter auch Hautpilze. Eine Infektion mit Bakterien oder Pilzen verstärkt die ohnehin bestehende Entzündungsreaktion der Haut bei Neurodermitis, die auch atopisches Ekzem genannt wird. Die Beschwerden bei einer Hautpilzinfektion sind zunächst einmal den Symptomen bei Neurodermitis sehr ähnlich, für die Therapie ist es jedoch wichtig zu unterscheiden, ob Bakterien oder Pilze vorliegen. In diesem Beitrag geht es um die Infektion mit Hautpilzen bei Neurodermitis, genauer dem Pilz Malassezia. Insbesondere bei der speziellen Form der Neurodermitis namens Head-neck-Dermatitis, also Kopf-Hals-Dermatitis, ist die Haut vor allem im Gesicht, Haaransatz und Nacken zusätzlich mit dem Hautpilz Malassezia aus der Gruppe der Hefepilze infiziert.
Können Probiotika bei Neurodermitis helfen?
Trockene und eingerissene Haut, gerötete, nässende Stellen und immer wieder dieser quälende Juckreiz: So leiden Neurodermitis-Patienten bei einem Krankheitsschub. Gerade im Winter müssen Betroffene wieder häufiger damit rechnen, da Kälte und Heizungsluft ihrer ohnehin trockenen und empfindlichen Haut noch mehr Feuchtigkeit entziehen. Dann kann schon ein Pullover aus Wolle oder ein kratzendes Etikett die Haut eines Patienten mit Atopischer Dermatitis, allgemeinhin Neurodermitis genannt, irritieren und einen Schub auslösen. Können Probiotika helfen?
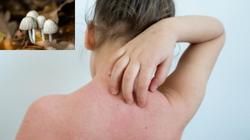
Neurodermitis-Schübe durch Pollen: Airborne Contact Dermatitis
Pollen können Neurodermitis triggern! Das beobachten manche Neurodermitis-Patienten, die in der Pollenflugsaison mit vermehrten Ekzemen reagieren. Der medizinische Fachbegriff für diese Form der Neurodermitis lautet „Airborne Contact Dermatitis“ (ACD) oder „aerogenes kontaktallergisches Ekzem“. Was kann man tun, wenn man durch den Pollenkontakt einen Neurodermitis-Schub bekommt?
Neurodermitis im Sommer: Wie cremt und pflegt man sich richtig?
Bei Neurodermitis ist die Hautpflege ganz besonders wichtig. Viele Patienten glauben, dass der Sommer besondere Anforderungen an die Hautpflege stellt. Dabei gibt es tatsächlich einiges zu beachten. Was ist bei der Pflege atopischer Haut wirklich wichtig? Welche Wirkstoffe lindern die Symptome? Was ist speziell im Sommer bei der Hautpflege zu beachten, wie pflegt und cremt man richtig?
Neurodermitis am Kopf: Was hilft an der Kopfhaut?
Neurodermitis, auch atopische Dermatitis genannt, gehört zu den häufigsten Erkrankungen in der Dermatologie. Viele kennen die entzündlichen Hautveränderungen von den Gelenkbeugen; aber Neurodermitis kann auch am Kopf, das heißt an der behaarten Kopfhaut oder hinter den Ohren auftreten. Die Diagnostik, Pflege und Behandlung von Ekzemen am Kopf ist eine besondere Herausforderung, da die Kopfhaut eine Besonderheit im Vergleich zur restlichen Körperhaut darstellt. Wie entsteht Neurodermitis am Kopf, wie kann man sie erkennen und was kann man dagegen tun?
Neurodermitis – was tun, wenn Cremen nicht ausreicht?
Menschen mit Neurodermitis bekommen im ersten Schritt Cremes verordnet. Das hilft zwar vielen Patientinnen und Patienten, aber nicht allen. Was also tun, wenn Cremen bei der Behandlung der atopischen Hautekzeme nicht ausreicht? Es gibt weitaus mehr Möglichkeiten, als die Meisten denken, meint Dr. med. Anna-Lena Sack, Fachärztin für Haut- und Geschlechtskrankheiten in Hamburg, im Gespräch mit MeinAllergiePortal.
Allergie durch Maske im Gesicht? Was tun bei Neurodermitis?
Viele haben festgestellt, dass das Tragen von Masken, egal ob es eine OP-Maske, eine FFP-2-Maske oder eine FFP-3-Maske ist, zu Hautreizungen, zum Beispiel zu Kontaktallergien, führen kann. Auch bei bestehenden Hauterkrankungen wie Neurodermitis, Rosacea oder Akne kann es durch einen Mund-Nasen-Schutz zu unangenehmen Symptomen kommen. Aber kann die Maske wirklich Hauterkrankungen und Allergien auslösen? Gibt es etwas, das man tun kann, um die unangenehmen Begleiterscheinungen einer Mund—Nasen-Bedeckung zu vermeiden?
Welche Kleidung ist die richtige bei Neurodermitis?
Bei Neurodermitis kann die Kleidung ein Problem sein. Textilien können dann einfach unangenehm sein oder die atopische Haut sogar irritieren. Was also anziehen? Dabei gilt es einige Regeln zu beachten, denn nicht alle Materialien sind bei Neurodermitis verträglich und auch auf die Verarbeitung kommt es an. Welche Kleidung sollte man bei allergischer bzw. atopischer Haut tragen?
Neurodermitis & Immunsystem: Neue systemische Therapien
Juckreiz und Ekzeme, das sind die quälendsten Symptome bei Neurodermitis. Eine Ursache ist das Immunsystem, das „verrücktspielt“ und falsche Signale sendet. Was aber passiert dabei im Körper? Was läuft schief? Und wie können neue Therapien den Patienten helfen?
Proaktive Neurodermitis-Therapie mit antientzündlichen Wirkstoffen?
Eine proaktive Neurodermitis-Therapie mit antientzündlichen Wirkstoffen wird von Ärzten zunehmend empfohlen. Wie kann eine proaktive Therapie Patienten mit atopischem Ekzem helfen? Und wie genau führt man sie durch? MeinAllergiePortal sprach mit Dr. med. Katja Nemat, Fachärztin für Kinderpneumologie und Allergologie am Kinderzentrum Dresden-Friedrichstadt (Kid) und Mitglied des Vorstands beim Ärzteverband Deutscher Allergologen e.V. (AeDA) und Dr. med. Susanne Abraham, Oberärztin an der Klinik und Poliklinik für Dermatologie am Universitätsklinikum Carl Gustav Carus in Dresden.
Neurodermitis-Schübe durch Nahrungsmittelallergie
Betroffene vermuten oft, dass Neurodermitis-Schübe durch Nahrungsmittel ausgelöst werden. Aber nur bei einem Drittel der Patienten kann man eine Allergie auf Nahrungsmittel tatsächlich nachweisen. Möglicherweise sind die Nahrungsmittelallergien dieser Patienten aber nur unentdeckt. Ein neuer Blick auf den Zusammenhang von Nahrungsmittelallergien und Neurodermitis könnte sich jedoch durch aktuelle Forschungserkenntnisse auftun. Vorgestellt wurden sie im Buch „Tägliches Brot: Krank durch Weizen, Gluten und ATI" im Jahr 2018, und danach durch weitere hochrangig publizierte Studien untermauert. Eine Neuauflage ist in Bearbeitung. MeinAllergiePortal sprach mit den Autoren Dr. phil. Kristin Gisbert-Schuppan und Professor Dr. med. Dr. rer. nat. Detlef Schuppan, Professor of Medicine an der Harvard Medical School in Boston, USA, und Leiter des Instituts für Translationale Immunologie und der Ambulanz für Zöliakie, Dünndarmerkrankungen und Autoimmunität am Universitätsklinikum Mainz, Vorsitzender des wissenschaftlichen Beirats der Deutschen Zöliakiegesellschaft und Vertreter der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS).
Schwere Neurodermitis bei Kindern: Was hilft?
Neurodermitis wird oft als leichte, temporäre Kinderkrankheit gesehen, aber nicht immer ist das so. Zum einen gibt es Kinder, die unter einer schweren Neurodermitis leiden, zum anderen behalten manche Kinder die Erkrankung auch im Jugendalter. Wann spricht man von einer schweren Neurodermitis? Welche Rolle spielen Superinfektionen? Welche Therapien sind möglich? Was tun? MeinAllergiePortal sprach mit Privatdozentin Dr. med. Doris Staab, Leitende Oberärztin, Leiterin der Sektion Cystische Fibrose (Kinder), Zusatzbezeichnung Pneumologie und Allergologie an der Charité Universitätsmedizin Berlin.
Neurodermitis im Intimbereich: Was hilft?
Kann man Neurodermitis im Intimbereich bekommen? Ja, man kann und das ist immer noch ein heikles, ja ein Tabu-Thema. Viele Neurodermitiker behalten es lieber für sich, wenn die Neurodermitis auch im Intimbereich auftritt und sie unter Schuppen und Juckreiz leiden. Dabei ist Neurodermitis im Genitalbereich weder ansteckend, noch auf mangelnde Hygiene zurückzuführen. Wie bei jeder Neurodermitis entscheiden vor allem Veranlagung und bestimmte Trigger darüber, ob und wo Hautveränderungen auftreten. Und es gibt es viele Tipps, um die juckenden Ekzeme im Genitalbereich in den Griff zu bekommen. Was also hilft?
Neurodermitis beim Baby und Ernährung!
Hat ein Baby Neurodermitis, suchen die Familien nur allzu gerne nach Einflussfaktoren, die die Schübe triggern könnten. Da liegt ein Faktor immer nahe - das Essen. Die Familien hoffen dann, sie könnten durch Ernährung Schübe verhindern. Hier könnten sie etwas tun, hier könnten sie steuernd eingreifen, hier könnten sie aktiv werden und sich weniger ohnmächtig fühlen. Doch ist es tatsächlich die Ernährung, die beim Baby für Neurodermitis-Schübe sorgt? Und: Könnte das Weglassen von Lebensmitteln beim Umgang mit Neurodermitis helfen?
Wie hilft eine Mutter-Kind-Kur Kindern mit Neurodermitis?
Neurodermitis oder auch "atopische Dermatitis" ist eine Krankheit, die den Alltag von betroffenen Kindern und ihren Familien stark beeinträchtigen kann. Der Juckreiz und die entzündlichen Hautveränderungen sind gerade für Kinder schwer zu ertragen. Oft leidet dann die ganze Familie mit. Das wichtigste Ziel bei der Behandlung von Neurodermitis ist es, Kindern und Eltern einen möglichst beschwerdefreien Alltag zu ermöglichen. Unter bestimmten Umständen ist eine Reha-Maßnahme, eine Mutter-Kind-Kur, in einer spezialisierten Klinik ein guter Weg, dieses Ziel zu erreichen. MeinAllergiePortal sprach mit Dr. Wolfgang Franck, Leitender Arzt an der Hochgebirgsklinik in Davos (Schweiz).
Make-up und Neurodermitis: Passt das zusammen?
Kann man sich bei Neurodermitis schminken? Und wenn ja, welches Make-up ist das beste für Neurodermitiker? Wie wichtig diese Fragen für viele vom atopischen Ekzem Betroffene sind, wird von Ärzten oft unterschätzt. Dabei ist es durchaus möglich, mit der richtigen Kosmetik etwas Farbe ins Gesicht zu bringen. Hier kommen die besten Make-up Tipps bei Neurodermitis.
News - Neurodermitis
- Neurodermitis: Was ist das?
- Neurodermitis im Gesicht: Was hilft?
- Juckreiz bei Neurodermitis: Hilft Hypnose?
- Neurodermitis oder Pilz: Welche Rolle spielt Malassezia?
- Können Probiotika bei Neurodermitis helfen?
- Neurodermitis-Schübe durch Pollen: Airborne Contact Dermatitis
- Neurodermitis im Sommer: Wie cremt und pflegt man sich richtig?
- Neurodermitis am Kopf: Was hilft an der Kopfhaut?
MeinAllergiePortal wird unterstützt von